"Non spécifique, à confronter à la clinique"
Sous ce titre provocateur: thread pour comprendre pourquoi la radiologie ce n& #39;est pas de la "photographie", et pourquoi ça vous impacte en tant que soignant/patients. Ça réside dans une nuance: "lecture" versus "interprétation" (1/x)
Sous ce titre provocateur: thread pour comprendre pourquoi la radiologie ce n& #39;est pas de la "photographie", et pourquoi ça vous impacte en tant que soignant/patients. Ça réside dans une nuance: "lecture" versus "interprétation" (1/x)
Pour beaucoup (grand public et confrères), quand un radiologue regarde un examen, le diagnostic apparaît immédiatement comme si c& #39;était carrément écrit sur l& #39;image :
Le radiologue n& #39;est donc qu& #39;un lecteur dont le métier est de dire aux autres ce qui est écrit. C& #39;est facile (2/x)
Le radiologue n& #39;est donc qu& #39;un lecteur dont le métier est de dire aux autres ce qui est écrit. C& #39;est facile (2/x)
C& #39;est là où ça se corse. Vous arrivez à lire ce texte ? A priori tout le monde y arrive. Mais d& #39;où vient ce *boom*? C& #39;est là que commence l& #39;interprétation. Si vous n& #39;avez pas de contexte c& #39;est impossibilité ou presque. Mais vous pouvez faire des hypothèses. Chercher des indices.
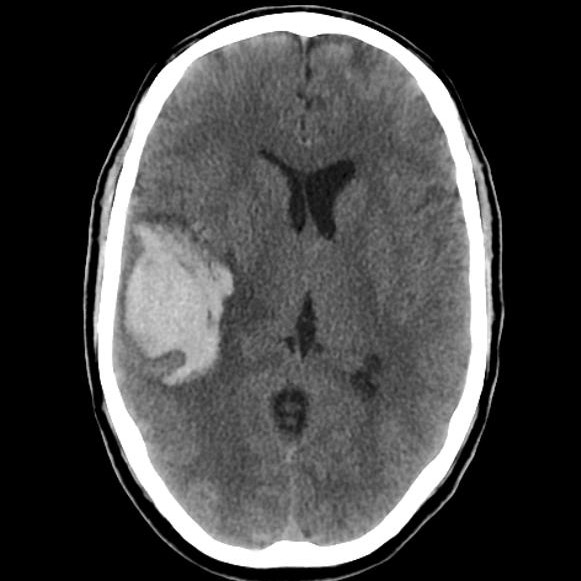
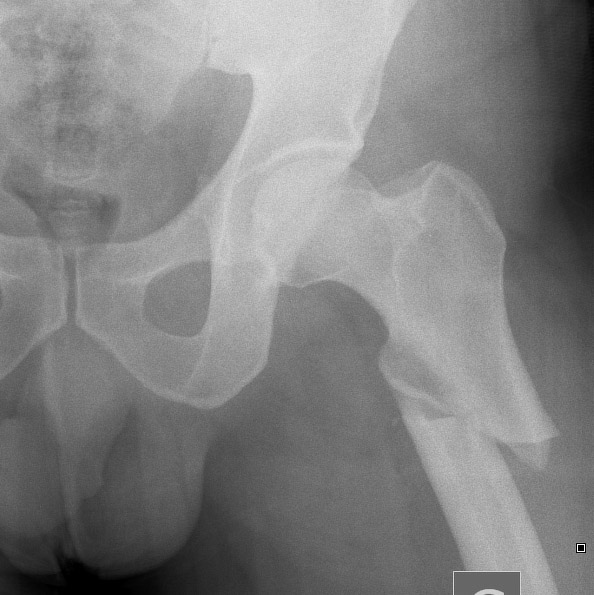
Comme pour ce saignement intracrânien. Tout le monde le voit ! Mais qui se mouillera sur la cause (MAV) ? Et cette fracture fémorale évidente : pour un spécialiste comme moi elle est sûrement liée à une prise de bisphosphonates, non? Mais ce ne sera jamais écrit sur l& #39;image (4/x)
Alors comment on cherche les indices?
Sur l& #39;image dont on dispose. Sur d& #39;anciens examens (si on en a). En interrogeant le patient (si possible). En faisant d& #39;autres examens d& #39;imagerie (écho, IRM, scanner, radio, biopsie) qu& #39;on fera nous même ou par un radiologue spécialisé (5/x)
Sur l& #39;image dont on dispose. Sur d& #39;anciens examens (si on en a). En interrogeant le patient (si possible). En faisant d& #39;autres examens d& #39;imagerie (écho, IRM, scanner, radio, biopsie) qu& #39;on fera nous même ou par un radiologue spécialisé (5/x)
Et parfois on sait pas et il est physiquement impossible de savoir. Alors on propose des hypothèses, correctes ou incorrectes, et/ou on demande de faire des imageries de contrôle pour voir comment ça évolue. C& #39;est ça le "non spécifique" (6/x)
La difficulté, c& #39;est quand les informations dont on dispose changent. Ça m& #39;est déjà arrivé avec un patient inconnu et inconscient (AVP). Lecture facile. Interprétation difficile. Les hypothèses le lendemain matin sont forcément différentes quand on récupère 10 ans de suivi (7/x)
Pour parler statistiques, vous connaissez la classification ACR pour les lésions mammaires. Une lésion qui après lecture et interprétation sur des critères donnés (mamo + écho) sera classée ACR3 aura statistiquement seulement 1 à 2% de chance d& #39;être maligne (8/x)
Le radiologue proposera donc un suivi protocolé pendant 2 ans. Mais ça veut dire que sur 100 patientes ACR3 il y aura statistiquement 1 cancer au bout de 2 ans.Ce qui sera vu comme un défaut d& #39;interprétation (bouh le radiologue), mais qui reflète en fait les limites du test (9/x)
Le but de notre travail: partir d& #39;une hypothèse (pré-test), réaliser un examen qui a des performances données pour cette hypothèse, l& #39;interpréter et avoir une probabilité post-test et donc une proposition diagnostique. On doit donc connaître les performances de nos examens (10/x)
Si l& #39;examen qui est fait est inadapté (ex: radio du bassin pour une suspicion de spondylarthrite débutante), il aura beau être normal il n& #39;éliminera rien du tout. "Examen normal" ne signifie pas "patient sain" si la probabilité pré test est forte ou que l& #39;examen est naze (11/x)
C& #39;est ça le "à confronter à la clinique" car beaucoup de confrères demandent des examens pour se rassurer ou rassurer le patient, mais une échographie abdominale *normale* peut tout à fait cacher une petite tumeur du pancréas si c& #39;était ça l& #39;hypothèse.. Donc scanner, IRM.. (12/x)
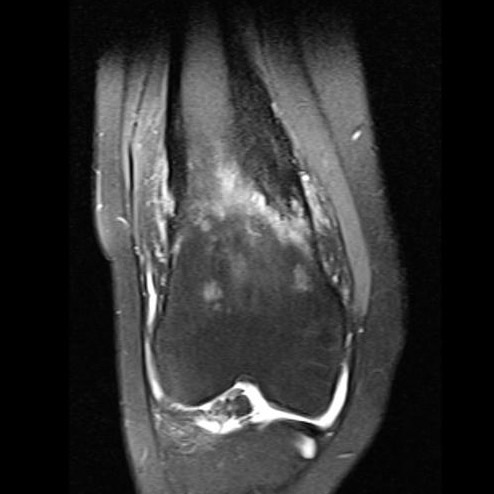
"À confronter à la clinique" c& #39;est aussi valable pour des choses comme ça: vu les anomalies que je vois (lecture) j& #39;aurais tendance à proposer le diagnostic de SAPHO (interprétation) mais ça implique également des critères cliniques (pustulose) qui restent donc à confirmer (13/x)
Donc maintenant avec un peu de chance vous ne demanderez plus une *relecture* mais une *réinterprétation compte tenu de (nouveaux éléments)*.
Et je réserve la question de la radiologie interventionnelle et de l& #39;intelligence artificielle pour des prochains threads !
FIN https://abs.twimg.com/emoji/v2/... draggable="false" alt="😘" title="Kusshand zuwerfendes Gesicht" aria-label="Emoji: Kusshand zuwerfendes Gesicht"> (14/14)
https://abs.twimg.com/emoji/v2/... draggable="false" alt="😘" title="Kusshand zuwerfendes Gesicht" aria-label="Emoji: Kusshand zuwerfendes Gesicht"> (14/14)
Et je réserve la question de la radiologie interventionnelle et de l& #39;intelligence artificielle pour des prochains threads !
FIN
Et l& #39;image d& #39;IRM du SAPHO qui était pas passée dans le 13/x bande de curieux  https://abs.twimg.com/emoji/v2/... draggable="false" alt="😉" title="Zwinkerndes Gesicht" aria-label="Emoji: Zwinkerndes Gesicht">
https://abs.twimg.com/emoji/v2/... draggable="false" alt="😉" title="Zwinkerndes Gesicht" aria-label="Emoji: Zwinkerndes Gesicht">
Poke la #teamradio @TheFrenchRadio @MrFDA69 @topcao @ZeClint @Le___Doc @macromik @Thisisgoat99 @PiroccaUgo @noelinefabiani @MuskForHumanity @AlexRxDiag @rontgoenologue @AscagneP @gorincour @israelsoussan @said42400 @axel_bartoli et tous les autres  https://abs.twimg.com/emoji/v2/... draggable="false" alt="🙂" title="Leicht lächelndes Gesicht" aria-label="Emoji: Leicht lächelndes Gesicht">
https://abs.twimg.com/emoji/v2/... draggable="false" alt="🙂" title="Leicht lächelndes Gesicht" aria-label="Emoji: Leicht lächelndes Gesicht">

 Read on Twitter
Read on Twitter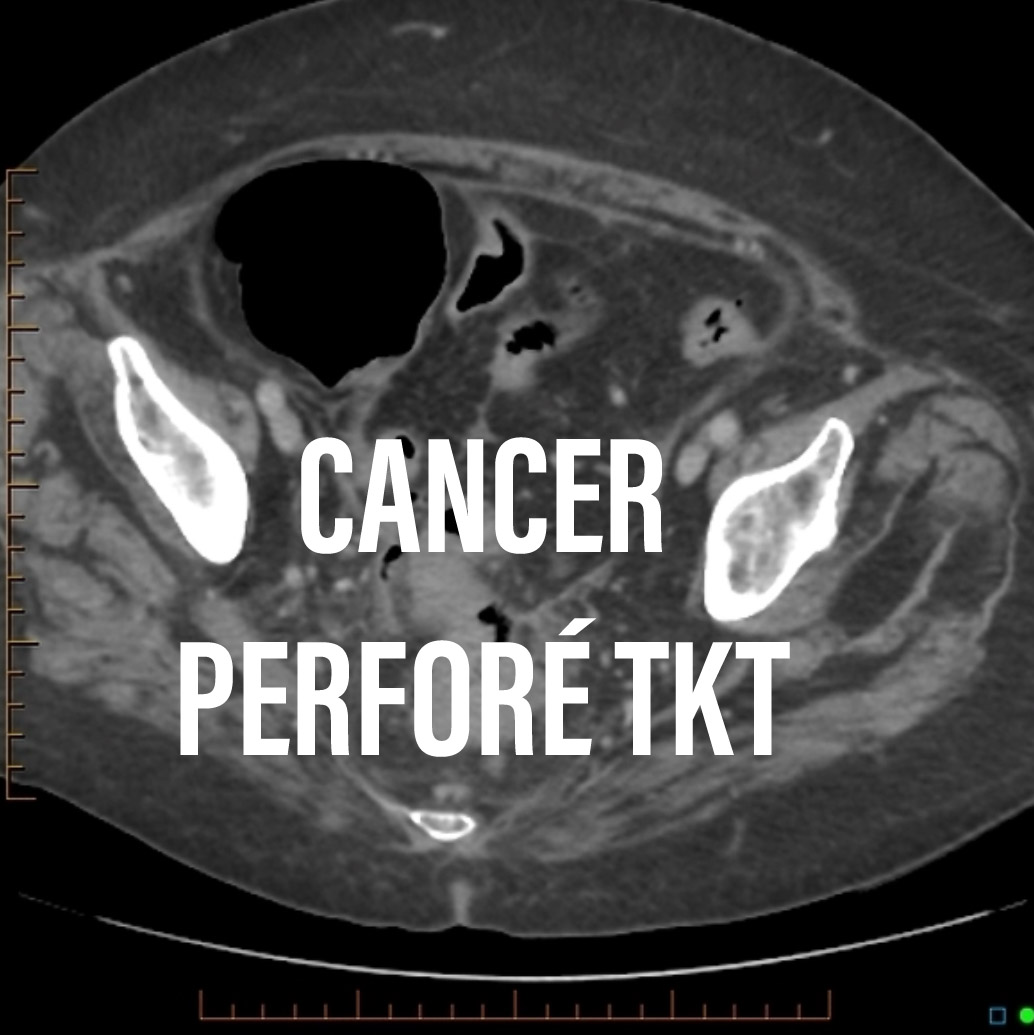

 " title="Et l& #39;image d& #39;IRM du SAPHO qui était pas passée dans le 13/x bande de curieux https://abs.twimg.com/emoji/v2/... draggable="false" alt="😉" title="Zwinkerndes Gesicht" aria-label="Emoji: Zwinkerndes Gesicht">" class="img-responsive" style="max-width:100%;"/>
" title="Et l& #39;image d& #39;IRM du SAPHO qui était pas passée dans le 13/x bande de curieux https://abs.twimg.com/emoji/v2/... draggable="false" alt="😉" title="Zwinkerndes Gesicht" aria-label="Emoji: Zwinkerndes Gesicht">" class="img-responsive" style="max-width:100%;"/>


